Publié le 15 jan 2008Lecture 3 min
De l’imagerie à l’interventionnel du poumon fœtal
J. de Blic
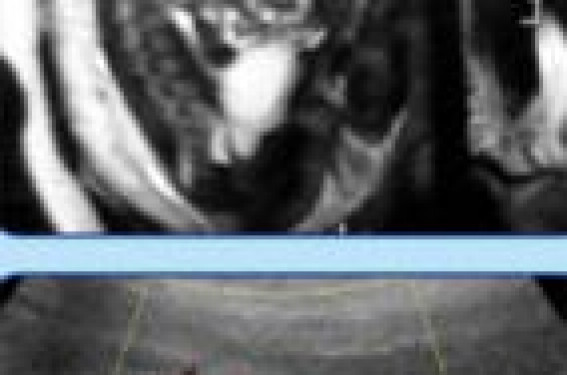
Les principales pathologies malformatives accessibles à l’échographie anténatale sont les malformations adénomatoïdes kystiques pulmonaires (MAKP), les séquestrations, les sténoses bronchiques, les hernies diaphragmatiques et les hypoplasies pulmonaires. Si dans la plupart des cas l’échographie 2D est suffisante pour faire le diagnostic, rechercher les anomalies associées et évaluer le pronostic, l’échographie 3D permet désormais d’affiner les renseignements aussi bien diagnostiques que pronostiques. Ainsi, lorsque la différence entre une MAKP et une séquestration pose problème, l’utilisation du mode Doppler en 3D permet de visualiser le vaisseau nourricier d’une sé-questration (figures 1). Figures 1. Échographie anténatale retrouvant une masse de la base gauche. Le mode Doppler 3D confirme la vaisseau anormal d’une séquestration. Le diagnostic précis d’une malformation pulmonaire en anténatal est important car certaines malformations ont plus de malformations associées, certaines ont plus de chance de régresser : ces progrès améliorent la connaissance de l’histoire naturelle et permettent une meilleure information des parents. Possibilités d’intervention • Sur le plan thérapeutique, il est habituel de proposer l’abstention en cas de séquestration ou de MAKP non compliquée. Dans les MAKP macrokystiques (type I) avec retentissement type anasarque, la pose d’un cathéter de dérivation est réalisée. Les formes microkystiques diffuses sont du ressort de l’interruption thérapeutique de grossesse. • La hernie de coupole diaphragmatique (HCD) représente une malformation redoutable par le risque d’hypoplasie pulmonaire (figure 2) et d’HTAP. Figure 2. Échographie anténatale montrant une importante hernie de coupole diaphragmatique gauche avec hypoplasie pulmonaire. Sa mortalité est encore de l’ordre de 40 %. Un certain nombre de facteurs pronostiques ont été proposés : – le lung over head ratio (plus grande longueur x plus grande largeur du poumon en millimètres sur périmètre céphalique). Une large étude rétrospective a montré que la survie était de 83 % lorsque le rapport était > 1,6 tandis que la mortalité était de 80 % lorsqu’il était < 1 ; – la position du foie. Au cours des HCD gauche, un foie ascensionné est un critère de mauvais pronostic ; – la mesure des volumes pulmonaires de 3D. Une étude a ainsi montré que le taux de survie est < 20 % lorsque le volume pulmonaire est < 40 % du volume attendu, contre 60 % au-delà. Enfin, plus récemment, l’index de vascularisation pulmonaire en mode 3D renseigne sur la fonctionnalité du poumon après la naissance et donc sur le risque HTAP. • Intervention in utero. L’amélioration de l’évaluation du pronostic a rendu possible l’utilisation de techniques peu invasives de traitement in utero. La chirurgie réparatrice in utero a été abandonnée en 1997 à la suite d’une étude randomisée. La technique d’occlusion trachéale temporaire, par mise en place d’un ballonnet sous endoscopie entre la 26e et la 28e semaine, peut être proposée aux fœtus porteurs d’une HCD isolée de mauvais pronostic, c’est-à-dire avec un foie en position intrathoracique et un lung over head ratio < 1. Le pourcentage de survie passe dans ces formes sévères de 15 %, tous groupes confondus, à 62 % si le rapport est entre 0,6 et 0,7, et à 90 % lorsque ce rapport est > 0,9. La mortalité maternelle est nulle. L’occlusion trachéale nécessite une expertise postnatale importante. Il est indispensable d’évaluer si cette technique n’induit pas une morbidité sévère chez les survivants.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :