Publié le 13 jan 2025Lecture 12 min
Place du cathétérisme sélectif dans la prise en charge de l’infertilité d’origine tubaire
Hélène BERMENT, radiologue, Paris
Une pathologie tubaire est impliquée dans 25 à 35 % des cas d’infertilité, quelle que soit la cause principale ou la cause associée. Le cathétérisme sélectif, technique de radiologie interventionnelle, a un double intérêt diagnostique et thérapeutique. Quel en est le principe, quels sont les résultats, quelle est sa place dans la prise en charge des obstructions tubaires proximales ?
L'exploration de la perméabilité tubaire fait partie intégrante du bilan d’un couple infertile. L’examen actuellement le plus réalisé dans cette indication est l’hystérosalpingographie (HSG), qui correspond à l’opacification par voie rétrograde de la cavité utérine et des trompes à l’aide d’un produit de contraste hydrosoluble radio opaque. L’HyFoSy (Hystérosalpingo‐Foam‐Sonography), examen plus récent utilisant une mousse dont le cheminement intratubaire est contrôlé sous échographie, est une alternative possible à l’HSG. Bien que restant le gold standard pour l’exploration de la perméabilité tubaire, la cœlioscopie est, quant à elle, rarement réalisée en première intention.
Rappel anatomique
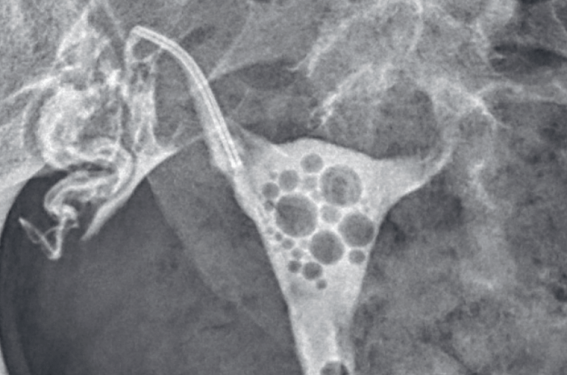
La trompe utérine est divisée en plusieurs segments (figure 1) :
– l’ostium correspond à la zone de jonction entre la cavité utérine et la trompe. Il est fréquemment précédé d’un pseudo‐sphincter prétubaire apparaissant sous forme d’un fin rétrécissement linéaire transversal de la lumière, sans valeur pathologique ;
– le segment interstitiel (ou intra‐utérin) présente un léger renflement à son origine. Il mesure environ 2 cm de long et son calibre intraluminal est de 1 mm ;
– le segment isthmique mesure de 2 à 4 cm de long et présente un calibre plus fin de 0,5 à 1 mm ;
– le segment ampullaire est le plus long et mesure de 6 à 7 cm. Son calibre est plus large. Il contient de nombreux plis muqueux sur sa surface interne, qui, associés à la richesse en cellules ciliées de l’épithélium, permettent la captation de l’ovocyte au niveau de sa portion terminale appelée « infundibulum » (ou pavillon) ainsi que le transit des gamètes.
Figure 1. Radio-anatomie de la trompe utérine en hystérosalpingographie.
Les différents types d’obstructions tubaires
Une obstruction tubaire peut être proximale quand elle touche la région ostiale, la portion interstitielle ou la portion isthmique de la trompe ou bien distale quand elle est liée à une anomalie de la portion ampullaire ou de l’infundibulum.
Les étiologies des atteintes tubaires distales regroupent l’ensemble des pathologies responsables de remaniements inflammatoires du pelvis, tels que les adhérences tubaires ou péritubaires post-infectieuses ou postopératoires, le pelvis inflammatoire chronique, quelle qu’en soit la cause, et l’endométriose. Les atteintes tubaires distales ne sont pas accessibles à une désobstruction par cathétérisme sélectif et constituent même une contre‐indication au geste en raison du risque de dissémination infectieuse à partir d’un salpinx préexistant. Le cathétérisme sélectif n’est indiqué qu’en cas d’obstruction proximale de la trompe.
Les obstructions tubaires proximales
L’obstruction proximale peut être :
– soit secondaire à une lésion utérine para‐ostiale, comme une synéchie ou un myome sous‐muqueux juxta‐tubaire ;
– soit liée à des pathologies propres de la portion proximale de la trompe, ces dernières représentant 10 à 25 % de l’ensemble des causes d’infertilité d’origine tubaire(1).
Physiopathologie
La région ostiale est une région à risque d’obstruction en raison de ses particularités anatomiques et physiopathologiques. Il s’agit d’une portion de la trompe où le diamètre luminal est étroit (environ 1 mm), où la paroi est plus riche en cellules musculaires que dans les autres segments et au niveau de laquelle l’épithélium contient moins de cellules ciliées. Ces trois éléments combinés favorisent la stagnation des débris muqueux ou cellulaires, phénomène accentué lors de la phase folliculaire au cours de laquelle l’augmentation des taux d’estradiol est à l’origine d’une majoration des sécrétions muqueuses et d’une diminution des mouvements ciliaires(1). Ces éléments singuliers favorisent deux étiologies fréquentes : le spasme tubaire et le bouchon muqueux, qui représentent plus de 40 % des cas d’obstruction tubaire proximale visualisés en HSG(2) et qui correspondent plus volontiers à des « pseudo‐occlusions » qu’à des occlusions vraies.
Aspect en HSG des principales causes d’obstruction tubaire proximale
• Les «pseudo-occlusions»
Le spasme correspond à une obstruction fonctionnelle de la trompe liée à la contraction réflexe de la couche musculaire circulaire de la région ostiale souvent consécutive à l’anxiété et/ou à la douleur au cours de l’examen. Il peut être prévenu par l’injection lente et progressive du produit de contraste, par une mise en confiance de la patiente et éventuellement par l’administration d’antispasmodiques. En HSG, le spasme est reconnaissable de manière caractéristique par un aspect arrondi et globuleux de la corne utérine (figure 2A).
Le bouchon muqueux (ou « boue tubaire ») est quant à lui lié à l’accumulation de sécrétions tubaires dans la portion interstitielle de la trompe (figure 2B), qui se retrouvent « bloquées » au niveau de l’ostium. La levée de l’obstacle par cathétérisme sélectif est souvent facile et permet l’opacification secondaire d’une trompe sous‐jacente normale dans la majorité des cas.
Figure 2. Pseudo-occlusions tubaires. A : spasme avec aspect caractéristique de corne arrondie et globuleuse (flèche). B : débris comblant partiellement la lumière des portions interstitielles des deux trompes (flèches), sans caractère obstructif dans cet exemple.
• Les occlusions proximales organiques
Le polype de jonction correspond à une évagination de la muqueuse utérine dans la portion interstitielle de la trompe. Il est souvent bilatéral et plus ou moins obstructif. En HSG, il se traduit par une lacune ovalaire à bords réguliers située dans la portion proximale du segment interstitiel (figure 3A).
L’endométriose tubaire proximale correspond à une atteinte du segment interstitiel par de l’adénomyose localisée au niveau de la corne utérine. Elle est volontiers bilatérale et apparaît en HSG sous forme d’une rigidité tubaire (« tuba erecta ») associée à des diverticules qui correspondent à des invaginations endométriales dans le myomètre péri‐interstitiel (figure 3B).
La salpingite isthmique nodulaire est une pathologie responsable d’une atteinte fibrosante de la paroi tubaire se traduisant en HSG par la présence de multiples diverticules localisés essentiellement à l’origine de la portion isthmique et responsables d’un renflement focal de la trompe (figure 3C). L’atteinte est souvent bilatérale. Le degré d’obstruction de la trompe en aval est variable. L’étiologie de cette pathologie reste incertaine, mais l’endométriose et les pathologies inflammatoires chroniques sont évoquées en tant que causes possibles(3).
Figure 3. Occlusions proximales organiques. A : polypes de jonction (lacunes régulières à la jonction des muqueuses utérine et tubaire, obstructive à droite et non obstructive à gauche). B : endométriose tubaire (aspect de « tuba erecta » associé à un diverticule du segment interstitiel). C : salpingite isthmique nodulaire (multiples diverticules à l’origine du segment isthmique responsables d’un renflement focal de la trompe).
Le cathétérisme sélectif
Technique
Comme l’HSG, le cathétérisme sélectif est réalisé en première partie de cycle, entre J6 et J12, lorsque l’endomètre est encore peu épais. En fonction des équipes, une antibioprophylaxie peut être prescrite afin de couvrir le risque infectieux. Un dosage de la bêta‐hCG la veille de l’examen peut également être demandé afin d’éliminer une grossesse débutante qui serait méconnue. Les contre‐indications formelles de l’examen sont l’infection génitale en cours et la grossesse débutante. L’allergie au produit de contraste iodé et les métrorragies abondantes sont des contre‐indications relatives.
Déroulement de l’examen
La patiente est installée en position gynécologique sur une table de radiologie numérisée. Un speculum est mis en place et une désinfection de l’exocol est réalisée. Le speculum est maintenu pendant toute la procédure afin de pouvoir mobiliser le cathéter de manière optimale. En cas de difficulté à introduire ou à mobiliser le cathéter en raison d’un col de position ou d’une anatomie particulière, une pince de Pozzi peut être utilisée afin de redresser le col et de faciliter la progression du cathéter. L’examen suit plusieurs étapes : dans un premier temps la salpingographie sélective et, en cas d’échec d’opacification de la trompe par cette procédure, dans un second temps la recanalisation tubaire.
• Salpingographie sélective
La salpingographie sélective consiste en l’opacification de la trompe par injection directe du produit de contraste au niveau de l’ostium tubaire. Pour ce faire, un cathéter de petit calibre (4 à 5 French) est introduit au niveau du col utérin puis poussé dans la cavité et dirigé jusqu’à l’ostium de la trompe à désobstruer. Le type de cathéter utilisé dépend des habitudes du radiologue et de la morphologie utérine. Peuvent notamment être utilisés les cathéters précourbés à 120°, de calibre 5F, de type « radiologie vasculaire », mais également les cathéters rectilignes à extrémité malléable utilisés en FIV pour les transferts d’embryon.
Une fois l’extrémité du cathéter en position au contact de l’ostium, un produit de contraste iodé hydrosoluble est injecté directement dans la trompe (figure 4).
Si la trompe est opacifiée jusqu’à son extrémité distale, le geste technique est terminé pour cette trompe, et un cathétérisme de la trompe controlatérale peut être réalisé dans le foulée si l’obstruction est bilatérale. En cas d’obstruction proximale persistante, une tentative de recanalisation est alors réalisée.
Figure 4. Salpingographie sélective. A : obstruction tubaire proximale gauche par un matériel mobile évoquant de la boue tubaire. B : opacification de la trompe par injection du produit de contraste directement à l’ostium à l’aide d’un cathéter rectiligne à bout malléable de type transfert d’embryon.
• Recanalisation tubaire
La recanalisation tubaire utilise le cathéter mis en place au contact de l’ostium pour la salpingographie sélective, dans lequel est introduit un guide souple hydrophile de petit calibre (0,035 inches au maximum) avec lequel on tente de lever l’obstacle par de petits mouvements de va‐et‐vient ou par une poussée appuyée. Il est fréquent qu’au moment du franchissement de l’obstacle la patiente ressente une douleur modérée transitoire. Le guide est alors poussé sur quelques centimètres afin de lever totalement l’obstacle avant d’être retiré. Une injection du produit de contraste dans la sonde laissée en place permet ensuite d’opacifier la trompe recanalisée (figure 5).
Figure 5. Recanalisation tubaire. A : obstruction proximale bilatérale sur adénomyose cornuale. B : manœuvres intratubaires avec sonde en place à l’ostium et poussée du guide hydrophile sur quelques centimètres dans la portion interstitielle. C : opacification de la trompe recanalisée.
Challenges techniques
Certaines configurations anatomiques particulières peuvent rendre difficile, voire impossible, la technique de cathétérisme :
– une malposition du col ou un angle de flexion col/corps utérin extrême peuvent empêcher l’introduction du cathéter en intra‐cavitaire. L’utilisation d’une pince de Pozzi appliquée sur le col peut faciliter dans ces cas la procédure en permettant une verticalisation du col par traction douce ;
– des anomalies de la cavité utérine telles qu’une malformation utérine, un polype intracavitaire, un myome sous‐muqueux ou une synéchie peuvent également empêcher l’accès à l’ostium tubaire.
Certains échecs de cathétérisme sont liés à la pathologie tubaire elle‐même. C’est notamment le cas des pathologies génératrices de fibrose de la paroi tubaire, comme la salpingite chronique et sa variante la salpingite isthmique nodulaire ainsi que l’endométriose, à l’origine d’une rigidification de la paroi et d’une réduction importante du calibre de la lumière, responsables d’un obstacle tubaire infranchissable. Enfin, comme pour tout examen utilisant les rayons X, un point de vigilance particulier est porté sur la limitation de l’irradiation gonadique, particulièrement dans le contexte d’infertilité, avec des procédures parfois longues et donc potentiellement plus irradiantes. Ainsi le radiologue doit être attentif à limiter au maximum le temps de scopie et réduire le nombre de clichés au strict nécessaire. L’utilisation de diaphragmes permet également de délimiter le faisceau de rayons X et ainsi limiter le rayonnement diffusé(4).
Complications
Le taux de complications du cathétérisme sélectif est très faible et la mortalité est nulle sur l’ensemble des séries. Des manifestations mineures à type de douleurs abdominales pendant ou dans les suites immédiates de la procédure, un malaise vagal ou des saignements de faible abondance peuvent dans de rares cas suivre le geste. La réaction anaphylactique au produit de contraste iodé est un risque théorique, exceptionnel en hystérographie, jamais décrit dans les séries de cathétérisme sélectif. Le risque de grossesse extra‐utérine (GEU) après recanalisation tubaire est estimé à environ 4 %(5,6). Ce risque est essentiellement lié à l’étendue et à la localisation des lésions tubaires. On constate en effet qu’en cas d’obstruction proximale isolée le risque de GEU est similaire à celui des femmes présentant des trompes normales (environ 2 %), alors qu’en cas de portions isthmique ou ampullaire pathologiques le risque peut être beaucoup plus élevé et atteindre un taux de 15 %(7,8).
Une autre complication possible du geste de recanalisation est la perforation tubaire. Son risque est estimé à environ 2 %(9). Ce dernier est toutefois à nuancer, car la perforation « vraie » (passage de produit de contraste en péritonéal) est exceptionnelle. Les recanalisations difficiles peuvent plus volontiers être à l’origine d’érosions de la paroi tubaire, visibles sous forme de passages de produit de contraste en sous‐muqueux, plus ou moins associés à une collection de produit de contraste en extraluminal. Les rares cas de perforations tubaires sont sans traduction clinique et sans séquelles rapportées.
Enfin une infection pelvienne peut compliquer le geste dans moins de 1 % des procédures(10). Il s’agit essentiellement d’une dissémination bactérienne à partir d’un salpinx « réveillé » par le geste. L’infection peut être prévenue par la prescription d’une antibioprophylaxie.
Résultats
• Taux de succès
Les résultats de la technique de cathétérisme sélectif sont très bons puisque les taux de succès de la procédure varient selon les équipes de 72 à 100 % avec une moyenne proche de 90 %(11).
Dans 80 % des cas, la procédure est relativement simple, et une opacification de la trompe est obtenue facilement soit par injection seule du produit de contraste à l’ostium (salpingographie sélective), soit après une manœuvre de recanalisation rapide et sans difficulté. Cependant, dans environ 20 % des cas, le geste est plus complexe en raison de la présence d’un obstacle tubaire interstitiel ou isthmique organique difficile, voire impossible, à franchir, en particulier en cas de salpingite isthmique nodulaire(11).
• Réocclusion
Après recanalisation par manœuvres intratubaires, le risque de réocclusion à 1 an est évalué de 38 à 50 %(4‐12), avec un risque plus élevé en cas de trompe recanalisée pathologique.
• Taux de grossesse
Les taux de grossesse après cathétérisme sélectif varient de 23 à 43 % dans la littérature(11). Une métaanalyse de 2017 retrouve un taux moyen de grossesses de 27 %, avec un taux cumulatif de 22,3 % à 6 mois, de 26,4 % à 1 an et de 28,5 % à 2 ans(6). Le taux de grossesse est toutefois très dépendant de l’état sous‐jacent des trompes recanalisées avec, sur une population présentant un taux élevé de trompe distale pathologique, un taux de grossesse très bas (de l’ordre de 9 %) alors que le taux de grossesses dans une population présentant des trompes recanalisées normales peut atteindre 58 %(10). Une autre série s’est intéressée aux facteurs secondaires influençant le taux de grossesse après cathétérisme sélectif(1). Les facteurs mis en lumière dans cette étude sont pour la plupart les mêmes que ceux influençant la fertilité naturelle, soit des taux de grossesse plus élevés en cas d’infertilité secondaire (47 % versus 32 % en cas d’infertilité primaire), si la durée d’infertilité est plus courte (49 % si la durée infertilité est inférieure à 5 ans versus 25 % si la durée est supérieure à 5 ans) ou chez les femmes plus jeunes (50 % pour les patientes de moins de 35 ans versus 31 % pour les patientes de plus de 35 ans). Le caractère unilatéral ou bilatéral de l’atteinte tubaire est en revanche un facteur où la technique a un impact direct, avec un taux de grossesse de 46 % si l’atteinte est bilatérale contre 32 % quand elle est unilatérale. Ce dernier facteur s’explique naturellement par une incrimination plus importante de l’atteinte tubaire dans l’étiologie de l’infertilité quand les deux trompes sont obstruées alors que l’infertilité est plus volontiers d’origine multifactorielle quand l’atteinte tubaire est unilatérale.
Conclusion
Le cathétérisme sélectif est une technique efficace dans le traitement des infertilités d’origine tubaire proximale, responsable d’une amélioration des taux de grossesse essentiellement quand les trompes reperméabilisées sont normales ou peu altérées. En revanche, les trompes très pathologiques bénéficient nettement moins de la technique, avec des taux d’échec plus fréquents mais également, en cas de succès, des taux de grossesse extra‐utérine plus élevés et une fertilité postprocédure peu améliorée. La procédure de cathétérisme sélectif est simple et peu invasive permettant le rétablissement d’une perméabilité tubaire au moins unilatérale dans environ 90 % des cas. C’est une technique bien tolérée avec un taux de complications faible et majoritairement sans gravité. De ce fait, le cathétérisme sélectif est un examen recommandé en première intention pour le traitement des obstructions tubaires proximales, avant de recourir à des techniques plus invasives.
L’auteure déclare n’avoir aucun lien d’intérêt en rapport avec cet article.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :