Publié le 12 jan 2012Lecture 8 min
Rythme cardiaque foetal antepartum et statut foetal : une nouvelle méthodologie d’évaluation
P. ZEMB*, L. VANDENBROUCKE**, J.-Y. BELLEC* * Centre Hospitalier de Bretagne-Sud, Lorient ** CHU Anne de Bretagne, Rennes
L’évaluation du statut foetal par le rythme cardiaque foetal (RCF) prend une place croissante en pratique quotidienne, ce dont témoigne le développement de l’hôpital de jour en obstétrique. L’importance de l’enjeu incite à ne pas se limiter à vérifier la variabilité à court terme du RCF et la tolérance foetale à la contraction utérine. L’ambition de l’analyse du RCF pourrait être – via l’expertise des états comportementaux foetaux observés – d’évaluer à la fois le degré de fonctionnalité placentaire et le stade de préadaptation du foetus au travail.
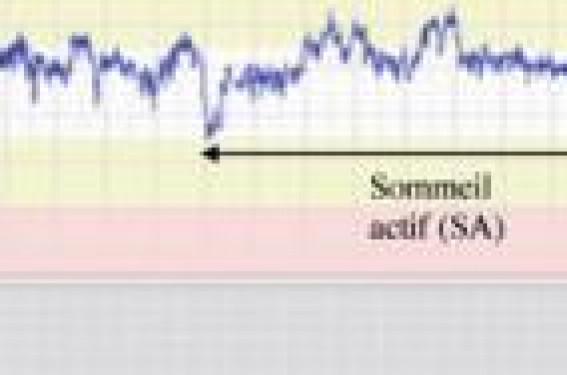
Doit-on remettre en question les indications et la méthode d’analyse du RCF ? Deux principes classiques apparaissent discutables si l’on tient compte des données actuellement disponibles : • « La surveillance du RCF antepartum n’a d’indication qu’en cas de pathologie foetale suspectée, la plus caractéristique étant le RCIU » (Traité d’obstétrique, Masson 2003). Ce premier principe classique sous-entend que, dans la grossesse « à bas risque », l’analyse du RCF antepartum ne prévoit pas la tolérance foetale au travail. Or, les trois études publiées sur ce sujet arrivent à la conclusion inverse(1-3). • « Le sommeil foetal occasionnel peut être source de faux positifs de basse variabilité à court terme (VCT) »(4,5). Ce deuxième principe classique ainsi énoncé n’est plus conforme à la terminologie actuelle des états comportementaux foetaux (4). Il faut remplacer « sommeil » par « sommeil calme ». En effet, le sommeil foetal (calme + actif) représente environ 80 à 90 % du nycthémère en fin de grossesse, les 10 à 20 % restants correspondant principalement à un état d’éveil actif. Le sommeil calme se présente en général sous forme de parenthèses d’une vingtaine de minutes maximum au sein de l’état comportemental dominant, le sommeil actif (figure 1). Figure 1. Succession de séquences typiques des principaux états comportementaux foetaux. Éveil actif (VCT haute, fluctuations de la ligne de base). Sommeil actif (VCT moyenne, ligne de base bien définie, accélérations intermittentes). Sommeil calme (VCT basse, bande passante étroite, accélérations rares). En tenant compte de ces notions, l’énoncé du deuxième principe classique devient le suivant : « le sommeil foetal calme occasionnel peut être source de faux positifs de basse VCT ». Ainsi reformulé, le deuxième principe classique demeure discutable, car il tend à privilégier la prise en compte du sommeil actif – plutôt que celle du sommeil calme – pour évaluer le statut foetal. Or, il est suspecté qu’en fin de grossesse, la stimulation acidosique-hypoxique liée à l’apoptose placentaire et le crescendo réactionnel de cortisol foetal soient mieux reflétés par les caractéristiques du sommeil foetal calme que par celles du sommeil actif (2) (figure 2). Figure 2. Comparaison de la sensibilité du RCF à l’hypoxie durant le sommeil actif et durant le sommeil calme. La première contraction – la première stimulation acidosique-hypoxique – est plus intense et plus longue que la deuxième, mais n’entraîne aucune modification apparente du RCF. Le RCF durant le sommeil foetal actif reflète moins bien le statut foetal que durant le sommeil calme. L’étude approfondie du RCF en antepartum permet de prédire la tolérance foetale au travail. Les passages de RCF classiquement étiquetés « sommeil foetal » correspondent en réalité au sommeil foetal calme et paraissent mieux refléter le statut foetal que le reste du tracé. Quelles sont les bases de la nouvelle méthodologie d’analyse du RCF ? Il s’agit d’inclure à part entière les passages de sommeil calme dans l’analyse du RCF en recherchant en particulier une nouvelle entité sémiologique : le sus-décalage du sommeil calme, présenté figures 3 et 4. La mise en évidence de cette nouvelle entité sémiologique – le sus-décalage du sommeil calme – s’est faite dans des circonstances bien particulières. Il s’agissait de vérifier la validité du raisonnement physiopathologique suivant : la préadaptation du foetus au travail est susceptible d’associer au niveau du cerveau foetal deux tendances en principe contradictoires : – le stress de la stimulation acidosique- hypoxique d’origine placentaire, – et l’approfondissement du sommeil chez le foetus cherchant à réduire sa consommation d’énergie avant d’affronter le travail. Figure 3. Aspect de sommeil calme sus-décalé de 3 minutes. Les flèches verticales soulignent – à l’entrée et à la sortie du SC – le sus-décalage paradoxal de la fréquence cardiaque. Figure 4. Aspect de sommeil calme sus-décalé de 12 minutes. Le test de validité de ce raisonnement était l’existence méconnue de signes de stress au sein même du sommeil foetal le plus économe en énergie, le sommeil calme. Or, cette « signature adrénergique paradoxale » du sommeil calme (censé être de climat parasympathique dominant) existe bel et bien. Le « sus-décalage » du sommeil foetal calme a été observé pour la première fois sur un RCF à l’automne 2007 et la première série publiée en 2009(5). La déplétion parasympathique relative correspondant au susdécalage semble associée à une baisse des mouvements respiratoires foetaux et donc à une économie d’énergie pour le foetus (*, **). En suivant le même raisonnement physiopathologique, si l’on considère une stimulation acidosique-hypoxique confinant à l’insuffisance placentaire, on s’attend à observer une instabilité comportementale associant « hyper-stress » foetal et « hyper-sédation » cérébrale foetale. C’est ce qui semble se produire en cas de « sommeil calme sus-décalé récurrent » (figures 5 et 6). Figure 5. Aspect de sommeil calme sus-décalé récurrent (3 épisodes). 2e grossesse, tabagisme, travail spontané à 40 semaines avec anamnios mais tolérance foetale au travail correcte. Figure 6. Aspect de sommeil calme sus-décalé récurrent (3 épisodes) 48 heures avant une mort in utero. La méthode classique d’analyse ne décèle pas d’anomalie du RCF (VCT à 7,5). Le contexte clinique des cas observés s’accorde avec la théorie, mais l’intégration de cette sémiologie en pratique quotidienne reste à préciser (fréquence d’occurrence, quantification, valeur pronostique, etc.). Les hypertonies utérines peuvent-elles servir de modèle de stimulation acidosique-hypoxique ? Les hypertonies utérines spontanées s’observent fréquemment en pratique quotidienne, généralement sans conséquence délétère pour le foetus malgré les bradycardies passagères pouvant en résulter. Certaines hypertonies utérines insuffisamment marquées pour entraîner une bradycardie foetale pourraient servir de modèle pour comprendre les effets foetaux d’une stimulation acidosique-hypoxique placentaire (figures 7 et 8). Figure 7. Evolution du RCF consécutivement à une hypertonie utérine. L’aspect observé pourrait s’expliquer au moins autant par la réponse surrénalienne foetale (adrénaline, tachycardisante, et cortisol, sédatif) que par l’effet des neuromédiateurs cérébraux en réponse à la stimulation acidosique-hypoxique engendrée par l’hypertonie. Figure 8. La similitude du RCF avec le tracé précédent est telle que l’on suspecte une stimulation acidosique-hypoxique foetale spontanée (sans hypertonie) assez aiguë, et une réponse surrénalienne foetale, ce qui est compatible avec le contexte clinique (utérus cicatriciel, césarienne à 37 semaines pour récidive d’insuffisance placentaire, poids de naissance 2 300 g). Le sommeil calme foetal ne présente habituellement pas de décalage de fréquence cardiaque par rapport aux séquences adjacentes. Le sommeil calme sus-décalé – et a fortiori sa forme récurrente – constitue une entité sémiologique méconnue en analyse du RCF jusqu’en 2009. Il semble s’agir au moins autant pour le foetus d’un moyen de faire régresser une stimulation acidosique- hypoxique placentaire que d’un état comportemental cyclique. Quelle est la signification du RCF hypermodulé ? A contrario de l’insuffisance placentaire, l’hyperfonctionnalité placentaire (ou « insuffisance d’apoptose placentaire »), compatible avec macrosomie foetale et terme dépassé, est susceptible d’être associée chez le foetus à un sommeil actif très modulé (figure 9), et un sommeil calme « sous-décalé » (figure 10) ou « sur onde porteuse » (figure 11). Figure 9. Aspect de sommeil actif hypermodulé. Tout se passe comme si le foetus cherchait à dépenser un maximum d’énergie pour échapper à l’hyperoxie, l’alcalose et l’excès pondéral, du fait d’un placenta hyperfonctionnel, en “insuffisance d’apoptose”. Figure 10. Aspect de sommeil calme sous-décalé dans un contexte de placenta hyperfonctionnel (poids de naissance 4 910 g en terme dépassé). Le sous-décalage est toujours progressif et peu marqué en prénatal. Il persiste et s’amplifie généralement après la naissance. Figure 11. Aspect de sommeil calme “sur onde porteuse”, dans un contexte de placenta hyperfonctionnel (poids de naissance 3 900 g, en terme dépassé). L’onde porteuse peut être associée à des mouvements foetaux stéréotypés, notamment le mâchonnement (”mouthing”). Conclusion L’analyse du RCF antepartum doit concerner l’intégralité du tracé, sans exclure les passages peu modulés, classiquement appelés « sommeil foetal », et qu’il convient désormais de nommer « sommeil calme foetal ». L’observation d’un sommeil calme foetal « sus-décalé », et a fortiori d’un « sus-décalé récurrent », pourrait, par précaution, inciter à renforcer les moyens non invasifs de surveillance (clinique, RCF, échographie, biologie), mais ne doit pas isolément constituer un argument décisionnel dans l’état actuel des connaissances. * En prénatal, la stimulation acidosique-hypoxique dans un contexte de cortisol circulant élevé semble entraîner une inhibition des mouvements respiratoires et un approfondissement du sommeil. La résurgence postnatale de ce circuit pourrait constituer le mécanisme de la mort subite du nourrisson (1). ** Le sus-décalage du sommeil calme n’est pas réservé au foetus répondant à la stimulation acidosique-hypoxique placentaire. Il a été observé chez le nouveau-né prématuré par Hanzer et coll.(6).
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :