Publié le 29 déc 2010Lecture 11 min
Césariennes en hausse, comment freiner cette évolution ?
L. MARPEAU, CHU Charles Nicolle, Rouen
Même s’il existe une grande variabilité dans les taux de césariennes, la tendance générale, quel que soit le pays considéré, est à l’inflation. Ce phénomène intéresse toutes les indications de césariennes, que celles-ci soient pratiquées en dehors ou pendant le travail. Il n’y a, à l’évidence, pas que des critères strictement médicaux qui expliquent cette évolution. Les organisations de travail et l’état d’esprit des professionnels et de leur clientèle ont aussi une grande responsabilité. Les résultats en termes de morbidité et de mortalité pour la mère et son enfant n’en sont pas pour autant meilleurs, surtout si on accepte de raisonner sur la durée.
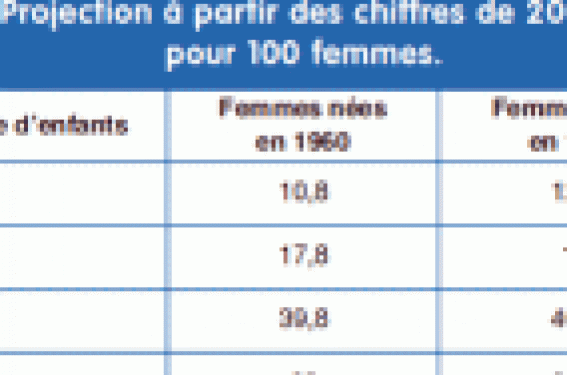
Évolution des taux de césariennes en France et dans le monde En France, le taux global de césariennes a été multiplié par 3 durant les 30 dernières années, passant de 6,1 % en 1972 à 10,8 % en 1981 et à 20,2 % en 2003. Cette évolution concerne tant les césariennes avant travail (de 3 % en 1972 à 12,5 % en 2003) que les césariennes pratiquées en cours de travail (de 3,1 % en 1981 à 7,7 % en 2003). Ces changements sont comparables à ceux observés dans d’autres pays industrialisés, avec cependant des nuances. Les taux globaux de césariennes sont plus bas (< 16 %) dans les pays scandinaves et aux Pays-Bas qu’en Allemagne, en Autriche et au Royaume-Uni qui, eux, sont proches des taux de notre pays. La Grèce et l’Italie, en revanche, ont des taux supérieurs à 30 %. Sur l’ensemble des pays européens, les rapports entre les taux de césariennes pratiquées avant et pendant le travail sont assez comparables avec des écarts inférieurs à 3 %. Il n’y a qu’en Angleterre et au Pays de Galles que les taux de césariennes programmées dépassent ceux des césariennes pendant le travail d’environ 4 % (tableau). Plus loin de nous, le phénomène est le même. L’Australie a vécu une augmentation de plus de 100 % des césariennes programmées et de 67 % des césariennes pendant le travail en 20 ans. En Amérique du Sud, ce sont essentiellement les césariennes programmées qui sont les plus nombreuses avec des taux globaux de 40 % au Chili déjà en 1997 et de 36 % au Brésil en 1996. À Taiwan, en 2000, le taux de césariennes était égal à 33 % ; en Chine, il varie de 25 à 80 % selon les maternités ; aux États-Unis, il était de 26 % en 2002. Pourquoi fait-on de plus en plus de césariennes ? Pour le bien-être de la mère et de son enfant ? Très certainement, mais le résultat est pour le moins discutable. • Avant le travail, l’enfant peut être jugé en danger, ou mal positionné (siège) ou en compétition (grossesses multiples). L’état maternel peut aussi faire poser l’indication pour les pathologies les plus diverses, de la myopie à l’antécédent de pneumothorax en passant par les cardiopathies et les maladies inflammatoires intestinales. • En cours de travail, c’est l’anomalie du rythme cardiaque foetal, ou la lenteur de la dilatation, ou encore le risque de traumatisme foetal ou maternel qui font s’orienter vers la césarienne. Le cas particulier de l’utérus cicatriciel est à considérer séparément : ici, l’effet entraîne la cause. L’antécédent de césarienne génère les suivantes avant ou pendant le travail par crainte de rupture utérine. Aux États-Unis, le taux de césariennes sur utérus cicatriciel approche les 90 % ; en Europe, il est voisin de 70 %. Toutes ces motivations sont honorables, mais les résultats objectifs ne sont pas à la hauteur. Les arguments sont nombreux pour affirmer que les césariennes d’indication large n’améliorent ni le pronostic périnatal ni le pronostic maternel. La relation supposée entre extractions instrumentales et accidents hémorragiques cérébraux a été infirmée en 1999 par Dena Tower(1). Le très connu travail de S.L. Clark en 2003(2) n’a pas montré de corrélation entre la prévalence de la cerebral palsy et le taux des césariennes dans les pays développés. Depuis 1995, la mortalité périnatale (0,5 ‰) en France n’a pas varié alors que les taux de césariennes n’ont pas cessé d’augmenter. Césariennes en Europe (chiffres récents). En revanche, les ruptures utérines sur utérus cicatriciels avec anoxie foetale deviennent une réalité significative. Pour la mère, les complications de la césarienne (hémorragies, infections, accidents thromboemboliques, ruptures utérines, placenta accreta) sembleraient mieux acceptées que celles des voies basses (incontinence urinaire ou anale). Parce que la population des femmes qui accouchent a changé ? Même s’il est difficile à quantifier, le phénomène est indéniable et peut influer à la hausse sur les taux de césariennes(3). • Les primipares sont plus âgées. Le risque d’avoir une césarienne est voisin de 15 % à l’âge de 25 ans, il est supérieur à 30 % à 40 ans. • L’obésité est devenue commune. La prévalence des IMC > 30 en début de grossesse est actuellement de 16 % entre 25 et 34 ans et de 21 % entre 35 et 44 ans. • Les grossesses gémellaires sont plus fréquentes (de 21 pour 1 000 en 1990 à 25 pour 1 000 en 1997 au Canada par exemple). Ces trois situations sont toutes corrélées de façon indépendante au risque d’avoir une césarienne. Parce que les mentalités ont changé ? La réflexion déborde ici le cadre strictement médical. De nombreux indices révèlent que, tant chez les soignants que chez les soignées, il existe de puissants déterminants de l’ordre du sociologique qui poussent à la césarienne, précédée ou non d’un déclenchement. • La logique qui voudrait que les maternités regroupant les pathologies materno-foetales les plus sévères soient celles qui fassent le plus de césariennes n’est pas respectée. Les taux de césariennes des maternités de niveau I varient en France de 21,3 % pour les gros centres, à 43,3 % pour les plus petites unités ; ceux des maternités de CHU sont en moyenne de 21,7 % (26,4 % pour le CHU qui a le plus fort taux de césariennes). Parmi les maternités à plus de 30 % de césariennes (n = 10 établissements), on compte 9 établissements privés et un établissement public (très petit). Cette surreprésentation du système libéral au sein des maternités qui césarisent est noté dans d’autres pays que le nôtre, le Brésil bien sûr, mais aussi l’Espagne (34,6 % de césariennes en privé versus 22,2 % en public en 2006) ou bien la Suisse (40 % versus 32 % en 2007). • La peur de l’inconnu, la peur de l’accident de fin de grossesse, la peur du procès, le confort d’une extraction réglée induisent des comportements sécuritaires où la césarienne et le déclenchement occupent une grande place. Ces comportements qui appartenaient au corps médical sont maintenant partagés par les patientes ellesmêmes (12 % des césariennes américaines sont faites à la demande des patientes, 7 à 8 % probablement en Europe)(8). • L’evidence-based medecine mal interprétée est aussi la source de dérives obstétricales : césariennes avant travail (sièges, grossesses gémellaires) ou bien déclenchement artificiel du travail sur col défavorable. Il n’y a que dans les essais randomisés que le déclenchement artificiel du travail n’a pas d’influence sur les taux de césariennes( 5) ; dans la pratique courante, surtout chez la primipare, cette pratique se complique d’un taux de césariennes qui est le double de celui d’un travail spontané. Il n’y a actuellement aucune démonstration scientifique pour affirmer qu’un déclenchement artificiel du travail sur conditions locales défavorables apporte un bénéfice avant 42 semaines d’aménorrhée ; il en est de même en cas de rupture prématurée des membranes de moins de 48 heures, ou en cas de suspicion de macrosomie foetale, ou s’il existe un diabète bien équilibré ou une prééclampsie modérée ou enfin une grossesse gémellaire… • Enfin, on ne peut nier également qu’il existe un certain effet mode, « people » diraient certains, qui donne à la césarienne un côté branché, presque libéré, contre lequel il est difficile de lutter. Comment maîtriser les taux de césariennes ? Les causes étant maintenant reconnues, les remèdes peuvent être envisagés, en sachant que ceux-ci doivent être, en premier lieu, administrés aux femmes dont c’est la première grossesse. En effet, l’antécédent de césarienne est, à lui seul, la première cause des césariennes chez la multipare. Se réunir L’organisation d’un staff quotidien dans toutes les maternités, staff au cours duquel sont discutées les indications de toutes les césariennes des 24 heures précédentes, a fait ses preuves. Ne pas se contenter de l’enregistrement du rythme cardiaque foetal En cours de travail, l’une des causes les plus fréquentes de césarienne reste l’anomalie du rythme cardiaque foetal que beaucoup continuent à tort d’appeler « souffrance foetale aiguë ». Si la sensibilité du RCF est excellente, sa valeur prédictive positive est médiocre(4). Il faut donc, en salle de travail, se doter d’un autre outil de mesure, capable d’affiner l’indication de la césarienne. Il en existe trois : la pHmétrie au scalp, la mesure de l’oxymétrie foetale et la mesure des lactates au scalp. C’est actuellement la mesure des lactates au scalp qui paraît être le meilleur complément du rythme cardiaque foetal. Le taux d’échecs est faible (1 %), le prélèvement n’est pas onéreux et les valeurs de référence commencent à être connues selon l’équation suivante(7) : lactates au scalp > 4,8 mm/l = pH au scalp < 7,20. Ne pas induire d’anomalies du rythme cardiaque au cours du travail Il y a trois façons d’induire des anomalies du rythme cardiaque foetal : la rupture artificielle des membranes en phase de latence, l’utilisation abusive des ocytociques et le décubitus dorsal, notamment après la mise en place de l’analgésie péridurale. Peut-être pourraiton espérer davantage d’accouchements normaux d’une prise en charge du travail moins agressive ? Ne pas déclencher le travail dans des conditions locales défavorables Envisager un déclenchement à terme chez la primipare aux conditions locales peu favorables, c’est se mettre en situation de risque hémorragique, infectieux et traumatique, plus sérieuse que si on envisage une césarienne avant travail… ou que si l’on sait attendre la mise en travail spontanée(7). Ne pas redouter les juges et les experts Il faut cesser de faire une obstétrique guidée par l’evidencebased medicine médico-légale. L’obstétricien ne doit pas avoir peur. Il est protégé par son code de déontologie et son article 40 : « Le médecin doit sʼinterdire dans les investigations et interventions quʼil pratique de faire courir au patient un risque injustifié ». L’obstétricien est aussi protégé par des recommandations pour la pratique clinique. Pourquoi se sentil menacé alors ? On peut se demander si cette crainte du jugement médico-légal, qui justifie tant et tant de césariennes, n’est pas en fait un leurre, utilisé parfois par certains pour conclure une grossesse à moindre stress et à rémunération égale. S’organiser L’entrée en travail inopinée et l’accouchement par les voies naturelles doivent rester un plaisir pour tous, en bonne sécurité, même la nuit. Ce n’est pas le cas si le personnel est insuffisant, fatigué, ou surtout accaparé par d’autres tâches. Les maternités doivent donc avoir une certaine taille et un équipement minimal pour que la césarienne trop rapidement décidée ne soit pas la seule réponse à un défaut d’infrastructure ou de disponibilité. C’est le syndrome de la césarienne trop rapidement décidée pour éviter la césarienne trop lentement effectuée… Poursuivre la recherche clinique Les travaux portent essentiellement sur les indications des césariennes ; il faut travailler davantage sur leurs conséquences physiques et psychologiques, pour la mère et pour l’enfant. On pourra alors envisager de solides campagnes pour revaloriser l’accouchement par les voies naturelles... et pourquoi pas retrouver le soutien de ceux qui font l’opinion. EN PRATIQUE • La césarienne d’indication large est la réponse très ambiguë que nous avons trouvée pour nous rassurer et nous organiser autour de la naissance. Les conséquences d’une telle attitude sont-elles vraiment bien évaluées ? • Une césarienne chez une primipare rend la, ou les, grossesse(s) ultérieure(s) plus dangereuse(s). • Banaliser la césarienne avant travail par le fait que dans nos pays le nombre moyen d’enfants par femme n’est voisin que de deux, c’est faire une grossière erreur de raisonnement. En effet, il ne faut pas intégrer dans son calcul les femmes qui n’ont aucune descendance finale ; elles ne sont, bien entendu, pas concernées par la césarienne et l’utérus cicatriciel (20 % des Suissesses de 45 à 54 ans n’ont pas eu d’enfant, 13 % des Françaises nées en 1968 n’ont pas eu d’enfant). De source INSEE 2001, on peut montrer que 80 % des primipares auront au moins encore un enfant et que 33 % des primipares en auront encore au moins deux… Sur utérus sain, ou bien cicatriciel ?
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :